Behandlung und Beobachtung einer AMD
Welche Therapie für den einzelnen Patienten im Falle einer altersbedingten Makuladegeneration in Frage kommt, ist nach einer sorgfältigen augenärztlichen Untersuchung und einem ausführlichen Gespräch mit dem behandelnden Augenarzt zu entscheiden.
Hinsichtlich der Ursache der Gefäßneubildung unter der Netzhaut hat sich der Botenstoff VEGF (Vascular Endothelial Growth Factor) als wesentlich herausgestellt. Dieser Wachstumsfaktor nimmt im gesamten Körper wesentliche Funktionen bei der Gefäßneubildung und -regeneration wahr. Eine überschießende Bildung von VEGF kann zu einem krankhaften Gefäßwachstum unter der Netzhaut führen. Daher wurden Hemmstoffe gegen diesen Wachstumsfaktor entwickelt. Diese führen durch eine Abdichtung erkrankter Blutgefäße zu einer Rückbildung der Flüssigkeitsansammlung in der Netzhaut und auch zu einer Rückbildung krankhaft neu gebildeter Gefäße.
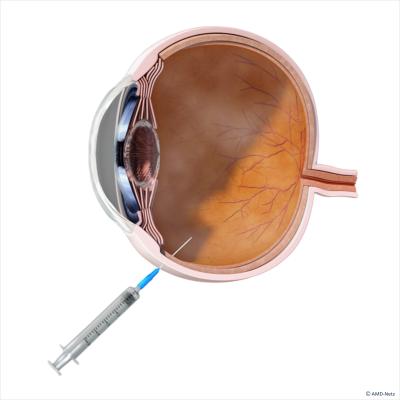
Um Nebenwirkungen im Körper zu vermeiden, werden die Medikamente mit einer feinen Nadel direkt in das Augeninnere (in den Glaskörper) injiziert. Diesen Vorgang bezeichnet man als intravitreale Injektion, die unter örtlicher Betäubung mit anästhesierenden Augentropfen schmerzfrei durchgeführt werden kann. Sie muss zur Vermeidung von Infektionen unter sterilen Bedingungen wie bei einer Augenoperation – sprich im Operationssaal – erfolgen. Die Medikamente wirken nur für eine bestimmte Zeit, sodass in der Regel wiederholte Injektionen erforderlich sind.
Risiken der IVOM-Therapie
Die intravitreale Injektion von Anti-VEGF ist insgesamt sehr risikoarm. Nach einer IVOM-Therapie tritt bei sehr wenigen Patienten (52 von 105.563 Injektionen, entsprechend 0,049 Prozent) eine Endophthalmitis auf, d. h. eine entzündliche Reaktion durch eine Infektion im Auge. Eine solche Komplikation kann mit einer dauerhaften Sehverschlechterung einhergehen. Hierbei ist allerdings auch zu berücksichtigen, dass eine unbehandelte feuchte AMD immer zu einer wesentlichen Sehverschlechterung führt. Nach erfolgter Risiko-Nutzen-Abwägung überwiegt somit ganz deutlich der Nutzen einer intravitrealen Injektion von Anti-VEGF. Etwas häufiger, aber auch selten, kann es zu einer Netzhautablösung kommen, welche unter Umständen ebenfalls mit einer Sehverschlechterung einhergeht.
Neben diesen seltenen schweren Komplikationen existieren eine Reihe meist milder Risiken/Nebenwirkungen wie beispielsweise Bindehautentzündung, Bindehautblutung bzw. Bindehautrötung, Hornhautentzündung, Zunahme von Glaskörpertrübungen, Glaskörperblutung, Verschwommen sehen, Augenschmerz (Fremdkörpergefühl), Augeninnendruckerhöhung, vermehrter Tränenfluss, trockenes Auge oder Schwellung der Lider. Diese treten meist nur vorübergehend in Erscheinung.
Behandlungsschemata innerhalb der IVOM-Therapie
Behandlung nach dem PRN-Schema
PRN steht für den lateinischen Begriff „pro re nata“, d. h. „nach Bedarf“ oder „nach Lage der Dinge“
Nach in der Regel anfänglichen drei Injektionen sollten sich die Patienten innerhalb der folgenden sechs Monate alle vier Wochen mittels OCT untersuchen lassen. Bei manchen Medikamenten unterscheidet sich diese Anfangsphase. Wird bei der Untersuchung keine Aktivität der Erkrankung festgestellt, erfolgt keine weitere Therapie und der Patient wird für eine Folgeuntersuchung im Abstand von vier Wochen einbestellt. Zeigen sich während eines halben Jahres keine neuen Krankheitsanzeichen, finden die Kontrollen im Anschluss vierteljährlich statt. Ist die Erkrankung hingegen weiterhin aktiv, werden häufig drei Injektionen im Abstand von vier Wochen empfohlen.
Behandlung nach dem Treat & Extend-Schema
Der englische Ausdruck „treat and extend“ bedeutet „behandeln und ausdehnen“
Nach in der Regel anfänglichen drei Injektionen sollten die Patienten im Abstand von vier bis acht Wochen (je nach Medikament) zu einem nächsten Termin einbestellt werden. Bei manchen Medikamenten unterscheidet sich diese Anfangsphase. Bei jedem Termin wird untersucht und behandelt, und zwar unabhängig davon, ob die AMD aktiv ist oder nicht. Ist die AMD nicht aktiv, wird der Zeitpunkt für die nächste Untersuchung und Behandlung um jeweils zwei Wochen hinausgeschoben. Zeigt sich eine Aktivität der AMD, wird der Abstand von Untersuchung und Behandlung wieder auf vier Wochen festgelegt. Verlängert wird der Abstand nur bei unauffälligem Befund.
Erläuterungen zur Spritzentherapie
Zeigt der Patient nach sechs Monaten (PRN-Schema) oder einem Untersuchungsabstand von drei Monaten (Treat&Extend-Schema) keine weiteren Krankheitsanzeichen, kann die Behandlung beendet und auf weitere Spritzen verzichtet werden. Die Kontrollen erfolgen weiterhin, jedoch in größerem Abstand. Diese Behandlungsschemata stellen sicher, dass die Patienten die optimale Anzahl an Injektionen erhalten. So kann der Aufwand für die Arztbesuche vermindert und das Risiko für Nebenwirkungen gering gehalten werden.
Die intravitreale Injektionsbehandlung wird praktisch immer ambulant durchgeführt. Häufige und langfristige Kontrollen sind sehr wichtig. Es werden regelmäßig Augenuntersuchungen und Sehtests durchgeführt. Bei zwischenzeitlichen Änderungen des Sehvermögens sollten sich die betroffenen Patienten sofort zur Kontrolle bei ihrem Augenarzt melden.
Die Anti-VEGF-Therapie bei neovaskulärer (feuchter) Makuladegeneration ist unerlässlich. Da es sich in den meisten Fällen um einen chronischen Verlauf handelt, sind engmaschige Kontrolluntersuchungen/Injektionen über viele Jahre erforderlich, denn die Erkrankung kann rasch wieder aktiv werden. Den Augenärzten ist dabei bewusst, dass die zahlreichen Arzttermine häufig eine Belastung für die Patienten und deren Angehörige darstellen. Wenn Betroffene die Kontroll-/Injektionstermine jedoch zuverlässig einhalten, lässt sich der Erkrankungsverlauf deutlich positiv beeinflussen. Die Mühen zahlen sich somit in jedem Fall aus!
Erklärfilm 5: Therapie der späten feuchten oder neovaskulären AMD
Schauen Sie sich gerne unseren Erklärfilm mit Augenärztin Dr. Britta Heimes-Bussmann an.
Podcast: #5 Mythen und Fakten zur IVOM-Therapie
Hören Sie hierzu unseren augenärztlichen Vorstandsvorsitzenden Prof. Dr. Daniel Pauleikhoff
Sonstige Therapieansätze
Es stehen einige alternative Therapieansätze zur Verfügung. Nicht alle eignen sich für jede Form und jeden Patienten. Derzeit liegen keine ausreichenden Daten für Empfehlungen zu einer gezielten Ernährung, zur Akupunktur sowie zur Plasmapherese vor. Es gibt zusätzlich eine Reihe von neuen Behandlungsmöglichkeiten und -ansätzen, die allerdings teilweise nur für ausgewählte Krankheitsbilder in Frage kommen, sich erst im Stadium der klinischen Erprobung befinden und deren Wirksamkeit bisher noch nicht belegt ist.
Sowohl Patienten als auch Ärzte und Naturheilkundler berichten von Erfolgen der Akupunktur bei AMD-Patienten. Diese Behandlungsform kann ganzheitlich oder lokal zum Einsatz kommen. Allerdings liegen keine gesicherten klinischen Studien zur Wirksamkeit vor. Publikationen, die von Erfolgen berichten, finden sich in chinesischen naturheilkundlichen Fachzeitschriften.
Chirurgische Verfahren wie die Netzhautrotation oder die Transplantation von Pigmentepithelzellen sind nach Entwicklung der VEGF-Hemmer deutlich in den Hintergrund getreten. Allerdings erfordern große Einblutungen als Folge der feuchten Makuladegeneration auch heute noch chirurgische Eingriffe, da ein rein medikamentöses Vorgehen hier nicht ausreichend ist.
Aktuell sind spezielle Kunstlinsen zum Einsatz bei AMD erhältlich. Bisher liegen jedoch keine gesicherten Informationen zu ihrer Anwendung vor. Sprechen Sie hierzu Ihren Augenarzt an.
Der Hersteller beschreibt die Funktion der Kunstlinsen als Unterstützung des Gehirns bei der bestmöglichen Nutzung der noch gesunden Bereiche in den Randbereichen der Makula. Die spezielle Linse erzeuge ein fokussiertes Bild über einen Winkel von 20° auf der Netzhaut, sodass es den Patienten ermöglicht werde, diese Areale der Makula besser zur Bilderkennung zu nutzen. So könne das Gehirn weiterhin die noch funktionierenden Bereiche der Netzhaut nutzen und die Sehleistung bedingt erhalten werden.
Bei dieser Behandlung soll die Funktionsfähigkeit des retinalen Pigmentepithels durch den Einsatz eines Lasers verbessert und das Risiko des Auftretens einer Spätform der AMD vermindert werden. Es liegt jedoch gegenwärtig keine ausreichende wissenschaftliche Evidenz vor, um die Wirksamkeit bei AMD abschließend beurteilen zu können. Aktuell sollen alle Arten möglicher retinaler Lasertherapien bei trockener AMD nicht außerhalb von klinischen Studien durchgeführt werden.
Es gibt zusätzlich eine Reihe von neuen Behandlungsmöglichkeiten und -ansätzen, die allerdings teilweise nur für ausgewählte Krankheitsbilder in Frage kommen, sich erst im Stadium der klinischen Erprobung befinden und deren Wirksamkeit bisher noch nicht belegt ist.
Ein Kennzeichen der feuchten AMD besteht darin, dass im Bereich der Makula neue, krankhafte Blutgefäße aus der Aderhaut unter die Netzhaut einwachsen. Diese Gefäße schädigen durch Flüssigkeitsaustritt die lichtempfindlichen Sinneszellen. Eine Gefäßneubildung kann innerhalb der Makula unter der Stelle des schärfsten Sehens (subfoveal) oder außerhalb davon (extrafoveal) auftreten. Mit der thermischen Lasertherapie wird diese Gefäßneubildung verödet, allerdings werden auch die darüber liegenden Sehzellen zerstört, und es entsteht eine Narbe. Diese Behandlung wird heute allenfalls noch bei Gefäßneubildungen eingesetzt, die sich außerhalb der Makula bilden (extrafoveal). Eine mittels Lasertherapie erfolgende Verödung von Gefäßen ist in etwa 50 Prozent der Fälle erfolgreich. Ein wesentliches Risiko besteht in einem erneuten Gefäßwachstum, meist in Richtung der Fovea. Dann und wenn das Gefäßwachstum sehr nahe an die Stelle des schärfsten Sehens heranreicht, wird heute den schonenderen, medikamentösen Behandlungsverfahren der Vorzug gegeben.
Sind bei der feuchten AMD-Form Blutgefäße unter das Zentrum der Makula eingewachsen (subfoveale Lokalisation), ist unter bestimmten Voraussetzungen die sogenannte Photodynamische Therapie (PDT) geeignet. Bei der Photodynamischen Therapie werden Medikamente in Kombination mit dem Einsatz eines nichtthermischen, d. h. energiearmen Lasers verabreicht. Diese Therapie ist allerdings nicht für alle Patienten mit feuchter AMD geeignet, vor allem nicht bei großer Flüssigkeitsansammlung unter der Netzhaut mit Pigmentepithelabhebung oder in einem späten Narbenstadium. Voraussetzung für die Entscheidung über die Möglichkeit einer PDT ist die augenärztliche Untersuchung samt Fluoreszenzangiografie. Mit Hilfe der PDT lässt sich der Verlust des Sehvermögens allenfalls verlangsamen. Es hat sich gezeigt, dass die intravitreale VEGF-Hemmung besser wirksam ist. Bei Sonderformen der AMD, insbesondere bei der sogenannten polypoidalen choroidalen Vaskulopathie (PCV), kann die PDT ergänzend zur intravitrealen Injektion von Anti-VEGF zur Anwendung kommen.
Wenn eine Behandlung mit den zur Verfügung stehenden Methoden nicht ausreicht, können vergrößernde Sehhilfen zum Einsatz kommen, mit denen das intakte äußere Gesichtsfeld besser ausgenutzt wird. Ziele bestehen im Erreichen von Lesefähigkeit durch die Anpassung von optisch und elektronisch vergrößernden Sehhilfen, in einer Mobilitätsverbesserung durch die Anpassung von Fernrohrsystemen oder in der Ermöglichung einer Schulung in Orientierung und Mobilität zur Verbesserung der Selbstständigkeit.

Podcast: #4 Vergrößernde Sehhilfen - was hilft mir wirklich und worauf muss ich achten?
Hören Sie auch gerne hierzu Prof. Dipl.-Ing. Christoph von Handorff
Bei Betroffenen, die an einer Augenerkrankung leiden, welche das zentrale Sehen betrifft, zeigt sich zunächst eine reduzierte Sehschärfe. Außerdem sind in vielen Fällen die Kontrastempfindlichkeit und das Farbensehen betroffen. Probleme im Detailsehen machen sich insbesondere beim Lesen und bei der Gesichtserkennung bemerkbar. Hierdurch kommt es zu Fixationsproblemen, die das Sehen insgesamt erschweren.
Das Gehirn ist immer bemüht, die beste „Einstellung“ zu finden, um den informationsreichsten Seheindruck zu erhalten. Welche Netzhautstellen dabei genutzt werden, ist manchmal zufällig und gelegentlich nicht optimal. Dies führt zu einem unkomfortablen Sehen, was wiederum Vermeidungsstrategien auslöst. Das exzentrische Sehtraining soll dabei helfen, eine optimale Einstellung zu finden und Methoden zu entwickeln, diese tätigkeitsorientiert einzusetzen. Die SFZ Förderzentrum gGmbH Chemnitz bietet Patienten das exzentrische Sehtraining (EST) als rehabilitative Leistung bei Zentralskotom an. Um das Training effektiver zu gestalten, wurde eine Software entwickelt und seit 2007 erfolgreich angewandt. Am Computerbildschirm sucht der Therapeut gemeinsam mit dem Patienten eine außerhalb des Skotoms (Gesichtsfeldausfall) gelegene exzentrische, zum Lesen geeignete Netzhautstelle aus. Die Nutzung dieser Stelle wird daraufhin mit Hilfe des Programms eingeübt und die erlernte Technik anschließend auf das Lesen von gedrucktem Text übertragen. Die fachspezifisch angewandte Software eröffnet neue Chancen, die Leseflüssigkeit zielgerichtet und erfolgreich zu trainieren.
Der Erfolg dieser ursprünglich in Schweden entwickelten Trainingsmethode konnte nachgewiesen werden: Nilsson et al. berichteten von 18 Patienten mit einer Lesegeschwindigkeit vor dem Training von 9,0 ± 5,8 Worten pro Minute. Mit Training (im Mittel über 5,2 Stunden) verbesserte sie sich signifikant (p < 0,001) auf 68,3 ± 19,4 Worte pro Minute. Weitere Studien berichten von einer Steigerung der Lesegeschwindigkeit, der besseren Akzeptanz eines kleineren Schriftbildes sowie einer (quantitativ) verbesserten Aufnahmefähigkeit. Obwohl die Methode international bekannt und etabliert ist, wurde diese Rehabilitationsmöglichkeit bei AMD in Deutschland bisher nicht weiter beworben und verbreitet.
Sprechen Sie Ihren Arzt auf die für Sie geeigneten Therapiemaßnahmen an.